1型糖尿病は、膵β細胞が破壊されてインスリン分泌が不足(枯渇)し、高血糖になる疾患である。(自己免疫性が多い) 小児〜若年に多いが、成人発症や緩徐進行(SPIDDM)もある。 重要なのは、口渇・多飲・多尿・体重減少などの高血糖症状と、糖尿病性ケトアシドーシス(DKA:意識障害・Kussmaul呼吸など)の赤旗を見逃さないこと。 対応はまず血糖・ケトン・酸塩基(pH/HCO3−)を評価し、DKAなら輸液+電解質補正+速効型インスリン持続静注を優先する。
医学部生・医療系学生による編集チーム。CBT・国家試験対策・学習効率化に関する実体験と医学教育知見に基づいた情報を発信。
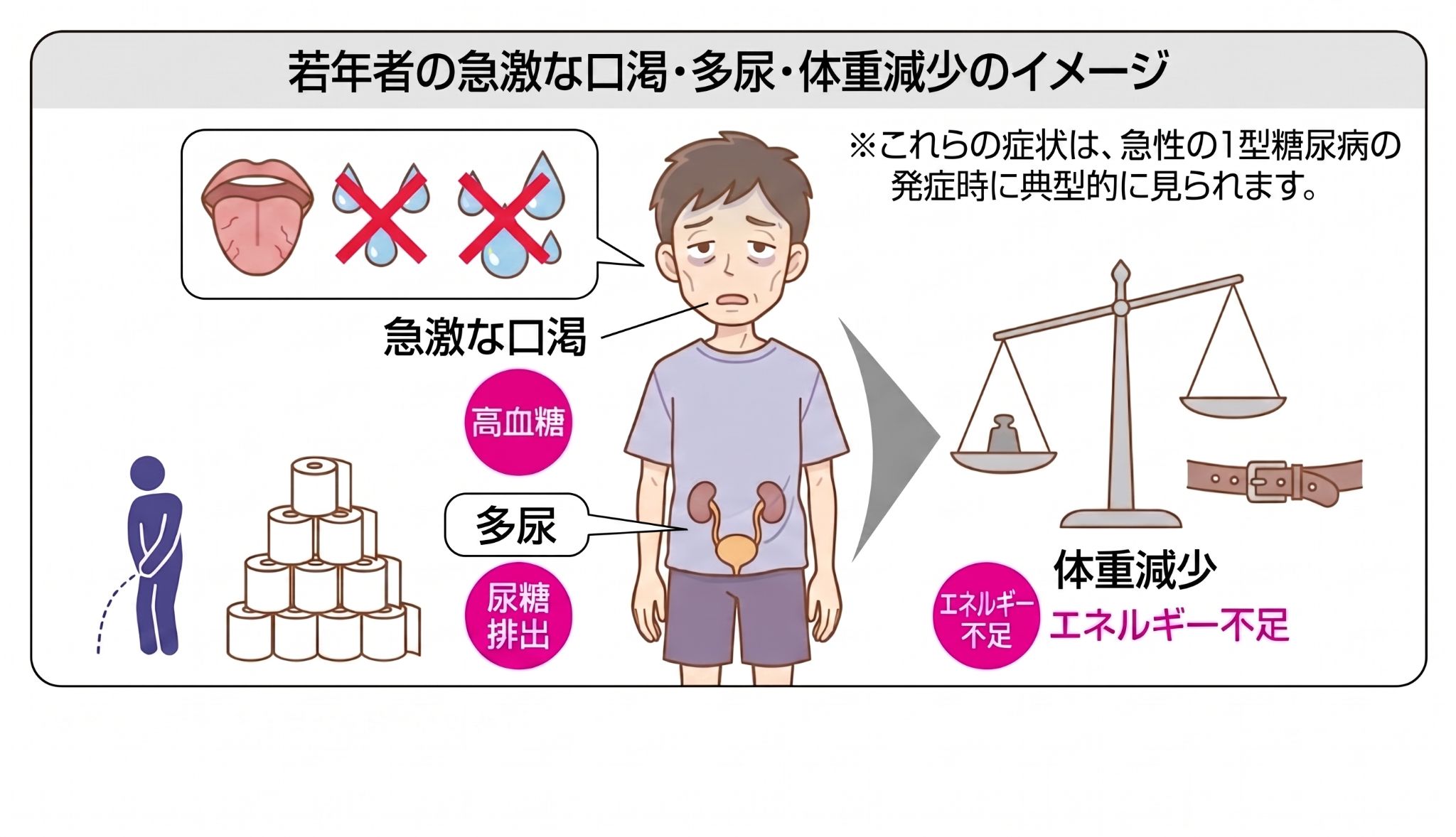
「若年者の急激な口渇・多尿・体重減少は、1型糖尿病とDKAを疑え」
インスリンの絶対的欠乏により、細胞が「飢餓状態」に陥る緊急性の高い疾患です。
臨床現場で「なぜ?」と聞かれた際に即答できるよう整理します。
口渇・多飲・多尿: 血糖上昇 → 尿糖排泄による浸透圧利尿 → 脱水。
体重減少・易疲労感: インスリン不足で糖をエネルギーとして利用できず、脂肪や筋肉を分解(異化亢進)するため。
脱水所見: 皮膚・口腔粘膜の乾燥、頻脈、低血圧。
高血糖の影響: 視力低下(水晶体の浸透圧変化)、易感染性。
以下の所見があれば、ただちに救急対応(バイタル安定化)へ移行します。
消化器症状: 悪心・嘔吐、腹痛(偽性腹膜炎)。
呼吸・意識: Kussmaul呼吸(代償性の深大呼吸)、呼気アセトン臭(甘酸っぱい臭い)、意識障害。
検査値の異常:動脈血pH ≤ 7.30、HCO3- ≤ 18 mEq/L、ケトン体増加。
緩徐進行(SPIDDM): 発症時にケトーシスがなく2型に見えるが、数年かけてインスリン依存状態へ進行する。
成人発症: 「1型=子供」という先入観は禁忌。体型だけで判断せず、自己抗体を測定すること。
急激な高血糖症状(数日〜数週間単位)。
小児〜若年の新規発症、または成人での急激な悪化。
原因不明の腹痛や嘔吐がある場合。
DKA(糖尿病ケトアシドーシス): 最優先。
HHS(高浸透圧高血糖状態): 高齢の2型に多いが鑑別必須。
免疫チェックポイント阻害薬(ICI)関連: 近年増加中。劇症1型様の経過をたどる。
項目 | DKA (1型に多い) | HHS (2型に多い) |
血糖値 | 250~600程度 | 600超 (著明な高血糖) |
アシドーシス | あり (pH低下) | なし (or 軽微) |
ケトン体 | 強陽性 | 陰性〜弱陽性 |
浸透圧 | 上昇 | 著明に上昇 |
血糖・尿中/血中ケトン: ケトーシスの確認。
血液ガス分析: アシドーシスの評価(pH, HCO3-, Anion Gap)。
電解質: K+の値は治療開始前に必ず把握する。
膵島関連自己抗体: GAD抗体、IA-2抗体、ZnT8抗体などが陽性。
内因性インスリン分泌: Cペプチド(CPR)低下(空腹時血清CPR < 0.6 ng/mLが目安)。
劇症1型はHbA1cが正常(発症が急激すぎて上昇が間に合わない)。
輸液(最優先): 生理食塩水で循環血液量を確保。
インスリン少量持続静注: 血糖を急激に下げすぎないよう調整。
カリウム(K+)管理: インスリン投与でKが細胞内へ移動し、低K血症による不整脈を来すため、慎重に補充。
Note: 重炭酸(メイロン)によるアシドーシス補正は、原則として行わない。
強化インスリン療法: 基礎(持効型)+ 追加(速効型)の多回注射。
デバイスの活用: CGM(持続血糖測定)やインスリンポンプ(CSII)。
「自己判断でインスリンを中止しない」: 食事が摂れなくても、基礎分泌分やストレスによる血糖上昇分が必要。
ここで読んだ内容を、AIや関連コンテンツでそのまま深掘りできます。
フェニルケトン尿症(PKU)は、必須アミノ酸であるフェニルアラニンをチロシンに変換する酵素が先天的に欠損し、体内にフェニルアラニンが蓄積する代謝異常症である。放置すると重度の知的障害やメラニン欠乏による赤毛・色白をきたす。新生児マススクリーニングの代表的疾患であり、小児科領域のCBTや医師国家試験で毎年問われる超頻出疾患である。
SIADH(抗利尿ホルモン不適合分泌症候群)は、血漿浸透圧が低下しているにもかかわらず、抗利尿ホルモン(ADH)が過剰に分泌され、体内に水分が貯留して低ナトリウム血症をきたす疾患である。食欲不振や全身倦怠感、重症化すると意識障害を特徴とし、CBTや医師国家試験の内分泌分野で毎年問われる超頻出疾患である。
2型糖尿病は、過食や運動不足などの生活習慣と遺伝的素因が重なり、インスリンの分泌低下や抵抗性を生じる疾患です。日本の糖尿病患者の約95%を占めます。初期段階では自覚症状に乏しい「サイレントキラー」であり、放置すると神経障害や網膜症、さらには心筋梗塞などの重篤な血管合併症を引き起こします。
アルカプトン尿症は、ホモゲンチジン酸酸化酵素の欠損により、チロシン・フェニルアラニンの代謝産物であるホモゲンチジン酸が体内に蓄積する常染色体潜性遺伝疾患である。尿の黒変と、加齢に伴う軟骨の黒変(組織黒変症:オクロノーシス)や関節炎が特徴である。